全球超4亿患者!2016年十大突破进展“助力”攻克糖尿病

世界糖尿病日(World Diabetes Day,11月14日),由世界卫生组织(WTO)和国际糖尿病联盟(IDF)于1991年共同发起,其宗旨是引起全球对糖尿病的警觉和醒悟。2006年底,联合国通过决议,从2007年起,将“世界糖尿病日”正式更名为“联合国糖尿病日”,将专家、学术行为上升为各国的政府行为,促使各国政府和社会各界加强对糖尿病的控制,减少糖尿病的危害。
成人糖尿病患者数量前十的国家/地区
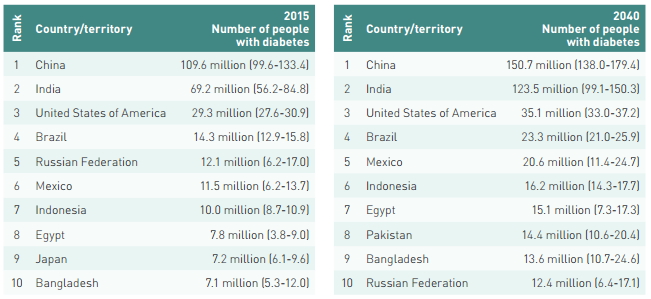
目前,糖尿病已成为全球最严重的公共卫生问题之一。去年11月, IDF公布的数据显示,糖尿病死亡率大于艾滋病、结核病和疟疾死亡率的总和,大约每6秒就有1个糖尿病患者死亡。2015年,全球成年糖尿病患者数量达4.15亿,排名前3的国家为中国(1.096亿)、印度(6920万)以及美国(2930万)。
中华医学会糖尿病学分会主任委员,上海交通大学第六人民医院贾伟平教授谈到我国糖尿病流行的严峻形势,提到两个四分之一:中国糖尿病患者人数约占全球糖尿病患病总人数的四分之一,糖尿病加上糖尿病前期的人数约占我国成人总数的四分之一,且未诊断率高达60%。

今年主题:Eyes on Diabetes
今年“联合国糖尿病日”的宣传主题是“Eyes on Diabetes”。相关活动和材料旨在宣传筛查的重要性,确保2型糖尿病的早期诊断,促进糖尿病治疗,降低严重并发症的风险。IDF官网“世界糖尿病日”主题页列出一些糖尿病相关要点,部分整理如下:
1. 糖尿病是一个巨大的、不断增长的负担:2015年,全球有4.15亿成年人患有糖尿病。2040年,这一数字预计会增长至约6.42亿。
2. 有二分之一成人糖尿病患者未被确诊。
3. 采取更健康的生活方式,多达70%的2型糖尿病病例是可以预防或延迟的。
4. 随着许多国家儿童营养不良和身体活动不足水平的增加,儿童2型糖尿病有可能成为全球公共卫生问题,导致严重的健康后果。
5. 目前,全球卫生支出总额的12%用于成人糖尿病。
6. 低收入和中等收入国家糖尿病患者的数量将持续增长,构成可持续发展的威胁。例如,到2040年,非洲糖尿病患者的数量预计将翻一番。
7. 延迟诊断意味着许多2型糖尿病患者在被确诊时至少患有1种并发症。
8. 在许多国家,糖尿病是导致失明、心血管疾病、肾衰竭和下肢截肢(lower-limb amputation)的主要原因。
9. 4.15亿成人糖尿病患者中,超过三分之一的人在其一生中将罹患某种形式的糖尿病视网膜病变。这种并发症会导致视力损伤和失明。目前,有超过9300万人患有糖尿病视网膜病变。
10. 2015年,用于治疗糖尿病和管理并发症的全球卫生支出预计为6730亿美元。

攻克糖尿病,科学家们一直在努力
据了解,世界糖尿病日是为了纪念加拿大科学家班廷(Frederick Banting)的诞辰。1921年,他与Charles Best首次成功地提取了胰岛素;1922年,胰岛素第一次成功地用于人体试验。胰岛素的发现无疑是糖尿病领域的里程碑事件,改变了无数患者的生活,班廷也因此被称为“胰岛素之父”。
此后,在与糖尿病长期斗争的过程中,科学家们根据糖尿病的发病机制以及药物作用靶点,相继发现了多种类型的降糖药,包括磺酰脲类药物、双胍类药物、α糖苷酶抑制剂、非磺酰脲类药物、噻唑烷二酮类药物、GLP-1受体激动剂、DPP-4抑制剂、SGLT-2抑制剂等。
除了这些已上市的产品,全球各国科学家仍在积极开发不同类型的糖尿病疗法。今年年初,小编曾自《10项研究、三大疗法:能否颠覆糖尿病“胰岛素注射”时代?》一文中介绍过糖尿病干细胞疗法、免疫疗法、细菌疗法等部分研究进展。那么,今年科学们又取得了哪些进展呢?
以下,小编为大家推荐2016年最新发表的10项糖尿病研究进展。其中,一部分研究对糖尿病的发病机制有了新的认识,另一些研究提出了糖尿病治疗的新方法。
1、Cell:李平平教授研究组发现2型糖尿病新发病机制及药靶
Hematopoietic-Derived Galectin-3 Causes Cellular and Systemic Insulin Resistance

首先为大家介绍1项中国科学家最新发表的成果。11月3日,发表在Cell上的一项研究中,中国医学科学院药物研究所李平平教授研究团队发现了2型糖尿病的新发病机制及药靶。
研究发现,半乳糖苷凝集素Galectin-3(Gal3)作为巨噬细胞分泌的炎性因子,与胰岛素受体结合并干扰其信号通路,直接导致胰岛素抵抗。研究还发现,肥胖病人血液中Gal3水平显著增加,与胰岛素抵抗指数HOMA-IR呈正相关,且Gal3也能在人肌肉细胞诱发胰岛素抵抗。这些结果都表明Gal3在肥胖病人可直接诱发胰岛素抵抗。
随后,研究小组进而研究了抑制Gal3对胰岛素抵抗的改善作用。结果表明,无论基因敲除Gal3还是给予Gal3抑制剂都能明显改善肥胖小鼠的胰岛素抵抗,提示Gal3可作为治疗胰岛素抵抗和糖尿病的有效药靶。
2、Nature:糖尿病为何“那么坏”,是“免疫细胞”在作祟
Fatty acid synthesis configures the plasma membrane for inflammation in diabetes
炎症是糖尿病患者会产生心脏病、中风、肾病和其它相关并发症的主要原因之一。11月2日,发表于Nature杂志上的一项研究中,华盛顿大学的科学家们鉴定出了慢性炎症一种可能的触发机制。具体来说,研究发现,删除巨噬细胞中的Fasn(编码FAS的基因)能够预防饮食诱导的胰岛素抵抗、巨噬细胞招募到脂肪组织以及慢性炎症。[详细]
3、Nature:胰岛素耐受性与肠道细菌有关
Human gut microbes impact host serum metabolome and insulin sensitivity

7月13日,发表在Nature上的一项研究发现,特定的肠道细菌不平衡能够导致胰岛素耐受性,从而导致2型糖尿病等健康问题的风险增加。
研究中,科学家们对277名非糖尿病个体和75位2型糖尿病患者进行了调查,分析胰岛素的作用。他们监测了血液中1200多种代谢物的浓度,并对人类肠道中数百种细菌进行了基于DNA的检测。结果发现,胰岛素耐受性的人血液中一组氨基酸——支链氨基酸(BCAAs)的水平升高了。重要地是,BCAAs水平升高与肠道菌群组成与功能的一些特异性改变有关。
4、Nature:糖尿病再生医学获突破
Identification of proliferative and mature β-cells in the islet of Langerhans
7月11日,发表在Nature上的一项研究中,科学家们发现,标记物Flattop可将生成胰岛素的胰腺β细胞细分为两类。该研究的通讯作者Heiko Lickert教授说:“我们很早以前就知道存在不同的β细胞亚群。然而直到现在,仍不清楚其潜在的分子机制。”这一研究发现,蛋白质Flattop存在于约80%的β细胞中。这些细胞能有效地判定环境中的葡萄糖浓度,并分泌对应量的胰岛素,从而显示了成熟β细胞的代谢特性。与之相反,检测不到Flattop的β细胞表现出的增殖速度尤其高。
Lickert说:“我们的结果表明,Flattop阴性细胞是一种未成熟的储备库,其不断地更新自身并可补充成熟β细胞。细分两种细胞亚型有望能够全面分析相关信号通路,为开发再生疗法带来了希望。”
5. Nature Medicine:颠覆糖尿病治疗,一次注射药效维持4个多月
Central injection of fibroblast growth factor 1 induces sustained remission of diabetic hyperglycemia in rodents
5月23日,发表在Nature Medicine上的一项研究中,科学家们在小鼠身上试验出了一种降血糖的新办法。一次注射,药效可以持续4个多月。研究人员将FGF1(fibroblast growth factor 1)注射到患有2型糖尿病小鼠的脑室内,在单次注射后,连续观察7天,发现血糖水平完全正常。接下来实验持续进行了17周,实验小鼠的血糖水平一直维持在正常范围内。也就是说,在注射一次FGF1后,降血糖效果保持了18周。
6.Nature Nanotechnology:未来,糖尿病治疗,“贴一贴”就行?
A graphene-based electrochemical device with thermoresponsive microneedles for diabetes monitoring and therapy
3月21日,发表在Nature Nanotechnology上的一项研究中,科学家们开发了一种电子皮肤“贴片”,能够感知多余的葡萄糖,且通过加热显微针头自动给药。该贴片由镶有黄金粒子的石墨烯组成,包含能够检测湿度、葡糖糖、pH值和温度的多个传感器。如果贴片感知到较高的葡萄糖水平,会加热触发显微针头溶解涂层,释放二甲双胍。目前,有多种皮肤贴片能够呈递胰岛素或二甲双胍,但这一研究中的贴片同时包括了检测和给药功能。[详细]
7、Nature Genetics:1型、2型糖尿病本是同根生?
Genetic predisposition for beta cell fragility underlies type 1 and type 2 diabetes
3月21日,发表在Nature Genetics上的一项研究表明,β细胞基因缺陷是1型和2型糖尿病的共同根源。科学家们发现了对于β细胞存活非常重要的一些基因,通过这些基因可以将β细胞进行区分:有些β细胞非常顽强、功能旺盛,有些β细胞非常脆弱,无法承受外部应激刺激。罹患糖尿病的病人——无论是1型还是2型——其体内的β细胞通常属于后者。
8、Cell惊人发现:糖尿病与线粒体有关?
UCP2 Regulates Mitochondrial Fission and Ventromedial Nucleus Control of Glucose Responsiveness

2月25日,发表于Cell上的一项研究中,耶鲁大学的科学家们发现,大脑神经元的线粒体在系统性血糖控制中起到了至关重要的作用。该研究的通讯作者Sabrina Diano教授说:“当机体血糖升高的时候,这些神经元的线粒体快速改变自己的形态,它们的功能也发生了变化。这一机制可能对于代谢疾病的发展非常重要,比如2型糖尿病。”
9、Nature Medicine & Nature Biotechnology:糖尿病治疗的注射时代或将终结
Long-term glycemic control using polymer-encapsulated human stem cell–derived beta cells in immune-competent mice
Combinatorial hydrogel library enables identification of materials that mitigate the foreign body response in primates
1月25日,发表在Nature Medicine和Nature Biotechnology上的两篇论文中,科学家们提出了一种方法来实现胰岛细胞移植。研究人员设计了一种材料,可在人类胰岛细胞移植前封装它们。在小鼠试验中,他们发现,这些封装的人体细胞可以在长达六个月的时间里治疗糖尿病,而不引起免疫反应。
10、Nature Communications:细胞重编程“助力”糖尿病个性化细胞治疗
Human pancreatic beta-like cells converted from fibroblasts
1月6日,发表在Nature Communications上的一项研究中,科学家们成功将人皮肤细胞转化成了功能齐全的胰腺细胞。这些细胞能够响应变化的血糖水平产生胰岛素。该研究的共同通讯作者Matthias Hebrok博士说:“我们的研究结果首次证明了人皮肤细胞能够高效的产生功能性的胰腺细胞,与人类β细胞功能相似。”[详细]
备注:本文部分内容参考自新浪健康、生物通、生物谷、奇点网等网站。
参考资料:
Eyes on Diabetes